Bài viết có sự tham vấn chuyên môn của Tiến sĩ Trịnh Như Thùy – Giám đốc Ngân hàng mô tại Bệnh viện Quốc tế DNA.
Liệu pháp tế bào gốc đang mở ra cơ hội điều trị cho người bị thoái hóa khớp gối, giúp giảm đau, tái tạo sụn và phục hồi chức năng vận động. Với khả năng tái tạo và sửa chữa tế bào hiệu quả, liệu pháp này không chỉ giúp cải thiện các triệu chứng thoái hóa mà còn tăng cường sự linh hoạt và sức khỏe lâu dài cho khớp.
1. Bệnh lý thoái hóa khớp gối là gì?
Bệnh thoái hóa khớp gối, hay còn gọi là viêm khớp gối, là một tình trạng phổ biến do sự suy giảm và tổn thương các mô trong khớp, đặc biệt là sụn khớp. Bệnh này phổ biến nhất ở người cao tuổi. Thoái hoá khớp gối có thể được chia thành hai loại, nguyên phát và thứ phát. Thoái hóa khớp nguyên phát là tình trạng thoái hóa khớp mà không có lý do cơ bản rõ ràng. Thoái hoá thứ phát là hậu quả của sự tập trung lực bất thường trên khớp như với các nguyên nhân sau chấn thương hoặc sụn khớp bất thường, chẳng hạn như viêm khớp dạng thấp.
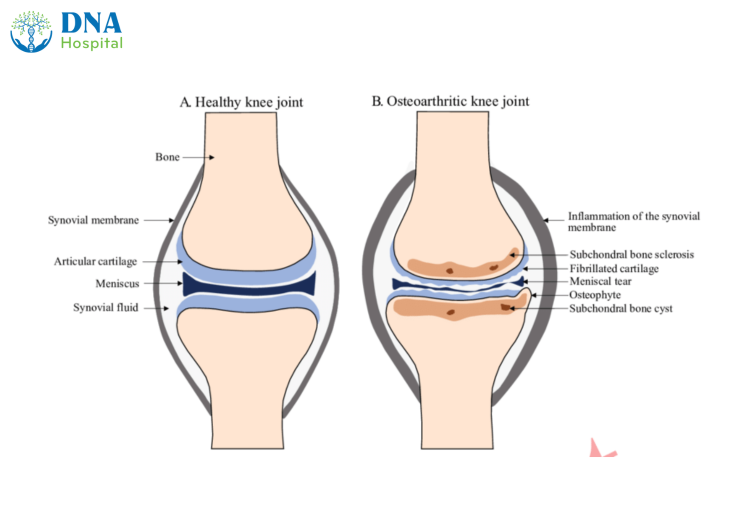
A: Khớp gối khỏe mạnh, bề mặt xương mềm, sụn chêm và sụn khớp bình thường. B: Khớp gối thoái hóa, gai xương xảy ra ở xương dưới sụn. Sụn bị xơ hoá, rách sụn chêm và viêm màng hoạt dịch là những bất thường khác có thể thấy ở khớp gối bị thoái hóa khớp
2. Nguyên nhân gây thoái hoá khớp gối
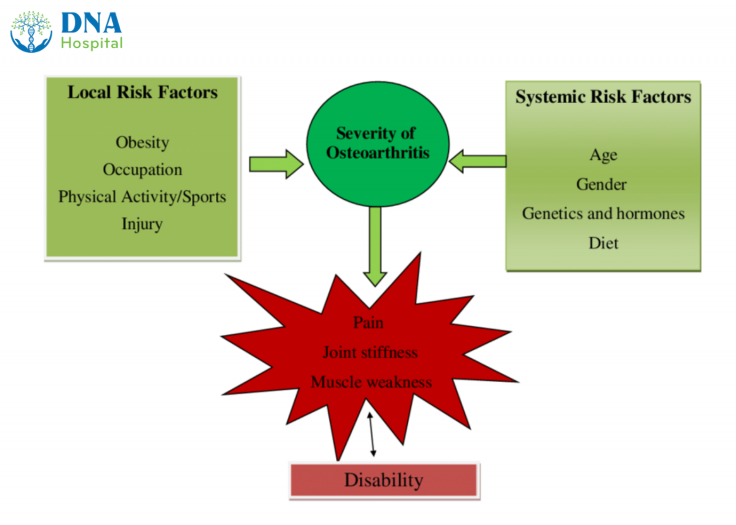
Tuổi tác
Tuổi tác là một yếu tố chính gây thoái hóa khớp. Khi cơ thể già đi, khả năng tái tạo và phục hồi sụn khớp giảm, dẫn đến sự mất cân bằng giữa quá trình phá hủy và sản xuất sụn. Sụn trở nên mỏng hơn, ít đàn hồi và dễ bị tổn thương hơn.
Yếu tố di truyền
Gen di truyền cũng có thể ảnh hưởng đến nguy cơ thoái hóa khớp gối. Những người có tiền sử gia đình mắc các vấn đề về khớp thường có nguy cơ cao hơn.
Chấn thương và vận động quá mức
Chấn thương ở khớp gối, chẳng hạn như gãy xương hoặc rách dây chằng, có thể làm hỏng sụn và dẫn đến thoái hóa. Hơn nữa, việc vận động quá mức, đặc biệt là ở những người thường xuyên tham gia các hoạt động thể thao nặng, cũng có thể làm tăng áp lực lên khớp và gây tổn thương.
Thừa cân béo phì
Béo phì là một yếu tố nguy cơ quan trọng, vì trọng lượng dư thừa tạo áp lực lớn lên khớp gối, làm gia tăng tốc độ thoái hóa sụn.
3. Sinh lý bệnh thoái hoá khớp gối
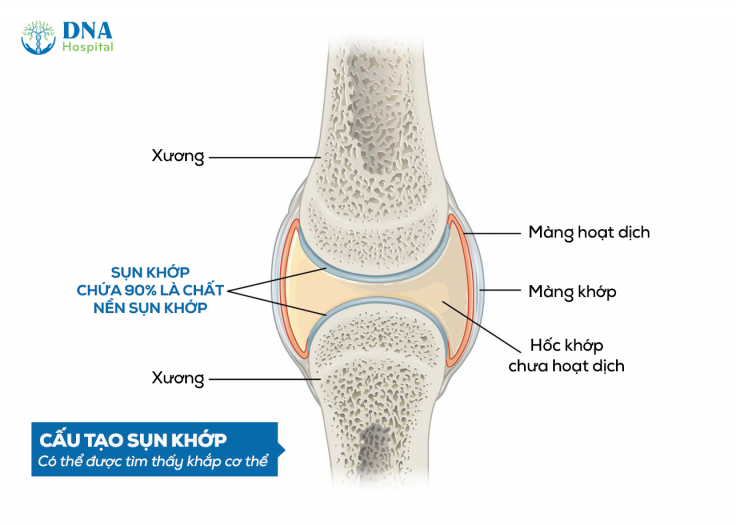
Sụn khớp cấu tạo nên khớp xương, có bản chất là lớp mô trong suốt, cứng song vẫn dẻo dai, khả năng đàn hồi cao. Cấu tạo của sụn khớp gồm 2 thành phần chính: tế bào sụn và các chất căn bản sụn:
– Tế bào sụn: Tham gia sản xuất lượng lớn chất căn bản sụn, chiếm <10% tổng trọng lượng mô sụn.
– Chất căn bản sụn: Là thành phần chủ yếu nhằm giúp cho sụn khớp có thể cho khí, muối khoáng cùng cách chất chuyển hóa khác khuếch tán qua. Mặt khác, các đại phân tử protein lại thể hiện tính kháng nguyên nên không đi được vào miếng sụn – lời giải đáp cho câu hỏi vì sao có thể ghép được sụn. Ngoài ra, chất căn bản có cấu tạo từ collagen và proteoglycan nên có khả năng chịu nặng và áp lực.
- Sụn trong có vai trò cấu tạo nên sụn sườn và sụn đường hô hấp.
- Sụn chun chứa thành phần sợi chính là các sợi chun. Sợi chun phân bố ở khu vực ổ sụn, trong chất căn bản và xâm nhập từ màng sụn đến mô sụn. Glycogen, lipid, chondroitin sulfat trong thành phần của sụn chun ít hơn sụn trong. Sụn chun không xảy ra tình trạng vôi hóa. Sụn chun là cấu tạo của sụn khớp vành tai và nắp thanh quản.
- Thành phần của sụn xơ là sợi collagen type I, tạo nên các bó khá lớn, xếp song song với nhau. Do đó, sụn xơ chỉ được phân biệt so với các mô liên kết đặc dựa trên đặc điểm của tế bào cũng như do các bó sợi có kích thước tương đối lớn nên có thể dễ dàng quan sát qua kính hiển vi. Sụn xơ là cấu tạo nên sụn khớp ở một số dây chằng.
Sụn khớp chủ yếu bao gồm collagen loại II, proteoglycan, tế bào sụn và nước. Sụn khớp khỏe mạnh liên tục duy trì trạng thái cân bằng giữa các thành phần để bất kỳ sự thoái hóa nào của sụn cũng được tổng hợp lại. Do đó, sụn khớp khỏe mạnh được duy trì. Trong quá trình thoái hóa khớp, các metalloprotease ma trận (MMP) hoặc các enzyme phân hủy được biểu hiện quá mức, phá vỡ trạng thái cân bằng và dẫn đến mất collagen và proteoglycan nói chung. Trong giai đoạn đầu của thoái hóa khớp, tế bào sụn tiết ra chất ức chế mô của MMP (TIMP) và cố gắng tăng tổng hợp proteoglycan để phù hợp với quá trình thoái hóa. Tuy nhiên, quá trình phục hồi này là không đủ. Sự mất cân bằng dẫn đến lượng proteoglycan giảm mặc dù quá trình tổng hợp tăng lên, hàm lượng nước tăng lên, mô hình collagen không có tổ chức và cuối cùng là mất tính đàn hồi của sụn khớp. Về mặt đại thể, những thay đổi này dẫn đến nứt và nứt nẻ sụn và cuối cùng là xói mòn bề mặt khớp.
Mặc dù thoái hóa khớp gối có liên quan chặt chẽ với quá trình lão hóa, nhưng điều quan trọng cần lưu ý là thoái hóa khớp gối không chỉ đơn thuần là hậu quả của quá trình lão hóa mà là bệnh của chính nó. Điều này được chứng minh bằng sự khác biệt thấy được ở sụn với cả thoái hóa khớp gối và lão hóa. Hơn nữa, các enzyme chịu trách nhiệm cho quá trình thoái hóa sụn được biểu hiện với số lượng cao hơn ở thoái hóa khớp gối, trong khi chúng ở mức bình thường ở sụn lão hóa bình thường.
Phân loại các cấp độ thoái hóa khớp gối giúp bác sĩ đánh giá tình trạng của bệnh và đưa ra kế hoạch điều trị phù hợp. Tùy thuộc vào cấp độ tổn thương, các phương pháp điều trị có thể bao gồm thay đổi lối sống, vật lý trị liệu, thuốc giảm đau, hoặc phẫu thuật nếu cần thiết.
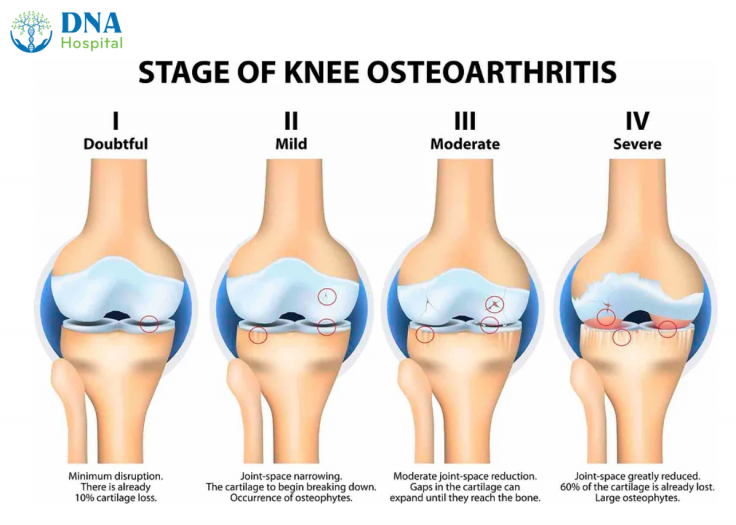
Các cấp độ thoái hoá khớp gối :
- Cấp độ I (Thoái hóa nhẹ): Xuất hiện một số dấu hiệu nhẹ của thoái hóa, như xơ hóa nhẹ hoặc khô khớp. Có thể có một số triệu chứng như cứng khớp vào buổi sáng nhưng không đáng kể.
- Cấp độ II (Thoái hóa vừa): Có sự hình thành xương gồ ghề, giảm độ dày sụn và có thể có một số triệu chứng đau nhẹ, đặc biệt sau khi vận động hoặc khi hoạt động lâu. Cứng khớp có thể kéo dài hơn.
- Cấp độ III (Thoái hóa nặng): Sụn khớp bị tổn thương nghiêm trọng, có thể dẫn đến sự tiếp xúc giữa xương với xương. Các triệu chứng đau thường xuyên và cứng khớp kéo dài. Khả năng vận động của khớp bị hạn chế rõ rệt.
- Cấp độ IV (Thoái hóa rất nặng): Tổn thương sụn nặng nề, khớp có thể bị biến dạng. Các triệu chứng đau rất nghiêm trọng và có thể xảy ra ngay cả khi nghỉ ngơi. Cử động khớp bị hạn chế đáng kể, có thể dẫn đến mất chức năng khớp.
4. Điều trị thoái hoá khớp gối bằng tế bào gốc trung mô
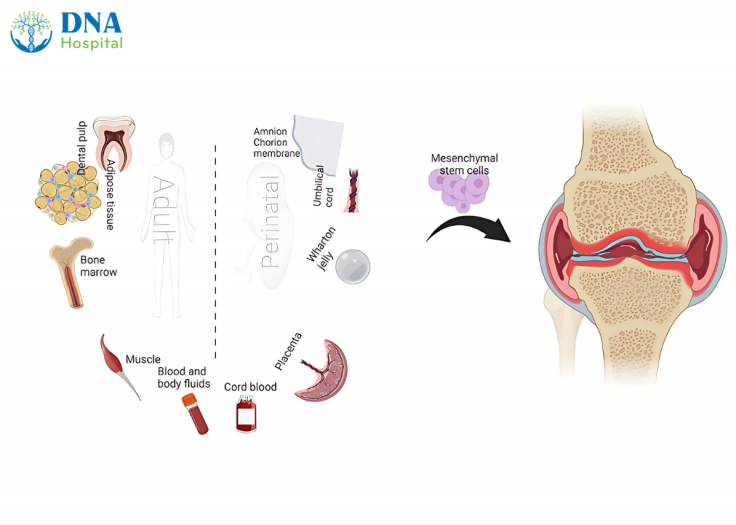
Các lợi ích dinh dưỡng của MSCs bao gồm tiết ra các phân tử hoạt tính sinh học chống apoptosis, điều hòa miễn dịch, hình thành mạch máu và tác động đến con đường truyền tín hiệu.
- Khả năng biệt hoá thành tế bào sụn: Tế bào gốc trung mô có khả năng biệt hóa thành các tế bào sụn (chondrocytes) dưới tác động của các yếu tố tăng trưởng như Transforming Growth Factor-beta (TGF-β) và Bone Morphogenetic Proteins (BMPs). Khi MSCs được kích thích bởi những yếu tố này, chúng sẽ chuyển đổi thành tế bào sụn và bắt đầu sản xuất các thành phần của extracellular matrix (ECM) như collagen và proteoglycan, giúp phục hồi cấu trúc và chức năng của sụn khớp.
- Sản xuất Cytokine và chất chống viêm: MSCs có khả năng tiết ra nhiều cytokine và yếu tố sinh học như Interleukin-10 (IL-10), Transforming Growth Factor-beta (TGF-β), và Heme Oxygenase-1 (HO-1). Những chất này có tác dụng chống viêm, giảm thiểu sự hoạt hóa của các tế bào miễn dịch, từ đó giúp làm giảm tình trạng viêm trong khớp gối.
- Kích thích quá trình vascularization (hình thành mạch máu): Tế bào gốc trung mô sản xuất các yếu tố tăng trưởng như Vascular Endothelial Growth Factor (VEGF), thúc đẩy sự hình thành các mạch máu mới. Sự tăng cường cung cấp oxy và chất dinh dưỡng từ mạch máu mới giúp cải thiện tình trạng sụn và các mô khớp bị tổn thương.
- Giảm thiểu stress oxy hóa: MSCs có thể sản xuất các enzyme chống oxy hóa như superoxide dismutase (SOD) và catalase, giúp trung hòa các loại oxy phản ứng (ROS) gây hại cho tế bào. Điều này giảm thiểu tổn thương tế bào và giúp bảo vệ các tế bào sụn khỏi sự chết tế bào không kiểm soát.
- Tác động qua Exosome: MSCs tiết ra exosome chứa các microRNA, protein, và lipid có khả năng truyền tải thông tin sinh học giữa các tế bào. Exosome có thể kích thích các tế bào sụn và tế bào miễn dịch, hỗ trợ cho quá trình tái tạo mô và giảm viêm.
- Tác động đến con đường tín hiệu: MSCs có thể điều chỉnh các con đường tín hiệu như NF-κB, MAPK, và PI3K/Akt, từ đó ảnh hưởng đến sự sống còn và sự biệt hóa của tế bào. Việc điều chỉnh này giúp làm giảm hiện tượng apoptosis và tăng cường khả năng sống sót của tế bào sụn.
5. Ưu điểm và hạn chế của phương pháp điều trị thoái hoá khớp gối bằng tế bào gốc trung mô.
Ưu điểm
– Là phương pháp ít xâm lấn, không để lại sẹo. Hạn chế những rủi ro có thể gặp trong quá trình phẫu thuật.
– Tác dụng dài hạn: Phương pháp này cung cấp hiệu quả kéo dài hơn so với các biện pháp điều trị truyền thống như thuốc giảm đau, tiêm corticoid.
– Ít tác dụng phụ: Nguy cơ dị ứng và biến chứng thấp hơn so với việc sử dụng thuốc
– Hiệu quả rõ rệt sau thời gian điều trị 5-6 tháng.
Hạn chế:
– Chi phí khá cao: Phương pháp điều trị bằng tế bào gốc có chi phí khá cao, bao gồm cả quy trình lấy tế bào, xử lý và tiêm.
– Ứng dụng còn hạn chế vì không có nhiều cơ sở y tế có thể thực hiện vì đòi hỏi về trang thiết bị hiện đại, đội ngũ y bác sĩ giỏi chuyên môn.
6. Những lưu ý khi điều trị thoái hóa khớp gối bằng phương pháp tế bào gốc trung mô.
Sau khi thực hiện phương pháp sử dụng tế bào gốc trong điều trị bệnh thoái hóa khớp, bệnh nhân cần lưu ý một số những lưu ý sau để đạt được hiệu quả tốt nhất:
- Thực hiện đúng theo những chỉ định của bác sĩ, khám theo lịch đã hẹn hoặc tái khám khi có biểu hiện. khác như: sưng, đỏ , nóng , đau.
- Có chế độ ăn uống đầy đủ chất dinh dưỡng.
- Ngưng tập thể dục 5-7 ngày, sau đó tập thể dục ở cường độ nhẹ nhàng, phù hợp với sức khỏe cơ thể.
- Kiểm soát cân nặng ổn định, tránh tình trạng thừa cân béo phì.
- Hạn chế sử dụng chất kích thích như rượu bia và thuốc lá,…
Liệu pháp tế bào gốc mở ra cơ hội mới cho người bệnh thoái hóa khớp gối, mang lại tiềm năng giảm đau, phục hồi chức năng và cải thiện chất lượng cuộc sống một cách hiệu quả. Nhờ kết hợp giữa y học tái tạo tiên tiến và liệu pháp chăm sóc phù hợp, người bệnh có thể hy vọng vào một tương lai ít đau đớn và linh hoạt hơn. Tham khảo ý kiến của các chuyên gia và lựa chọn phương pháp điều trị phù hợp sẽ giúp bạn tận dụng tối đa lợi ích của liệu pháp tế bào gốc trong hành trình phục hồi.
- Bahareh Sadri, Shirin Nouraein, Nikoo hossein-khannazer. Current and novel theranostic modalities for knee osteoarthritis. Sechenov Medical Journal 12(3), September 2021, DOI:10.47093/2218-7332.2021.293.03.
- Cong B, Sun T, Zhao Y, Chen M. Current and Novel Therapeutics for Articular Cartilage Repair and Regeneration. Ther Clin Risk Manag. 2023 Jun 20;19:485-502. doi: 10.2147/TCRM.S410277. PMID: 37360195; PMCID: PMC10290456.
- Elsiwy Y, Jovanovic I, Doma K, Hazratwala K, Letson H. Risk factors associated with cardiac complication after total joint arthroplasty of the hip and knee: a systematic review. J Orthop Surg Res. 2019 Jan 11;14(1):15. [PMC free article] [PubMed].
- Hulshof CTJ, Colosio C, Daams JG, Ivanov ID, Prakash KC, Kuijer PPFM, Leppink N, Mandic-Rajcevic S, Masci F, van der Molen HF, Neupane S, Nygård CH, Oakman J, Pega F, Proper K, Prüss-Üstün AM, Ujita Y, Frings-Dresen MHW. WHO/ILO work-related burden of disease and injury: Protocol for systematic reviews of exposure to occupational ergonomic risk factors and of the effect of exposure to occupational ergonomic risk factors on osteoarthritis of hip or knee and selected other musculoskeletal diseases. Environ Int. 2019 Apr;125:554-566. [PMC free article] [PubMed].
- Huang J., Liu Q., Xia J., Chen X., Xiong J., Yang L., Liang Y. Modification of mesenchymal stem cells for cartilage-targeted therapy. J. Transl. Med. 2022;20:515. doi: 10.1186/s12967-022-03726-8. [DOI] [PMC free article] [PubMed] [Google Scholar].
- Kisand K, Tamm AE, Lintrop M, Tamm AO. New insights into the natural course of knee osteoarthritis: early regulation of cytokines and growth factors, with emphasis on sex-dependent angiogenesis and tissue remodeling. A pilot study. Osteoarthritis Cartilage. 2018 Aug;26(8):1045-1054. [PubMed].
- Lundgren-Nilsson Å, Dencker A, Palstam A, Person G, Horton MC, Escorpizo R, Küçükdeveci AA, Kutlay S, Elhan AH, Stucki G, Tennant A, Conaghan PG. Patient-reported outcome measures in osteoarthritis: a systematic search and review of their use and psychometric properties. RMD Open. 2018;4(2):e000715. [PMC free article] [PubMed].
- Thoene M, Bejer-Olenska E, Wojtkiewicz J. The Current State of Osteoarthritis Treatment Options Using Stem Cells for Regenerative Therapy: A Review. Int J Mol Sci. 2023 May 18;24(10):8925. doi: 10.3390/ijms24108925. PMID: 37240271; PMCID: PMC10219560.